95% skuteczności - co to znaczy?
Skuteczność szczepionki na poziomie 95% toruje firmie drogę do ubiegania się o pierwsze amerykańskie zezwolenie na szczepienie przeciwko koronawirusowi, pisały media w 2020.
Decyzja dotycząca szczepienia powinna być podejmowana w oparciu o możliwie jak największą wiedzę, gdyż może mieć istotny wpływ na nasze zdrowie. To czy ktoś chce się zaszczepić profilaktyczna szczepionką, czy woli podjąć ryzyko przechorowania będzie odpowiedzialną decyzją tylko wtedy, jeśli będziemy posiadać wystarczającą ilość danych. Wiele osób zastanawia się co oznacza 95% skuteczności, które producenci deklarowali na początku programu szczepień. Czy to oznacza, że mamy 95% mniej szans, że zachorujemy? Czy może jest to prawdopodobieństwo graniczące z pewnością, że będziemy tylko lekko chorowali?
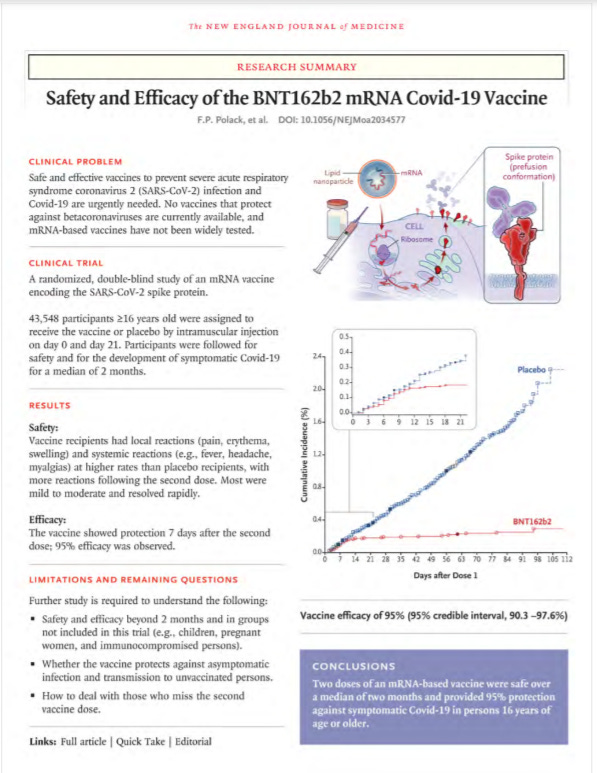
31 grudnia 2020 Pfizer opublikował w New England Journal of Medicine sprawozdanie z badania, w którym przedstawił dane dotyczące bezpieczeństwa i skuteczności, zebrane z 2 miesięcy badań.
Opisano przypadki 43,548 osób podzielonych na 2 grupy
1. Grupa leczona (otrzymała szczepionkę)
2. Grupa kontrolna (otrzymywała sól fizjologiczną)
Obserwacja trwała 2 miesiące, ich celem było sprawdzenie, u kogo rozwinął się COVID-19.
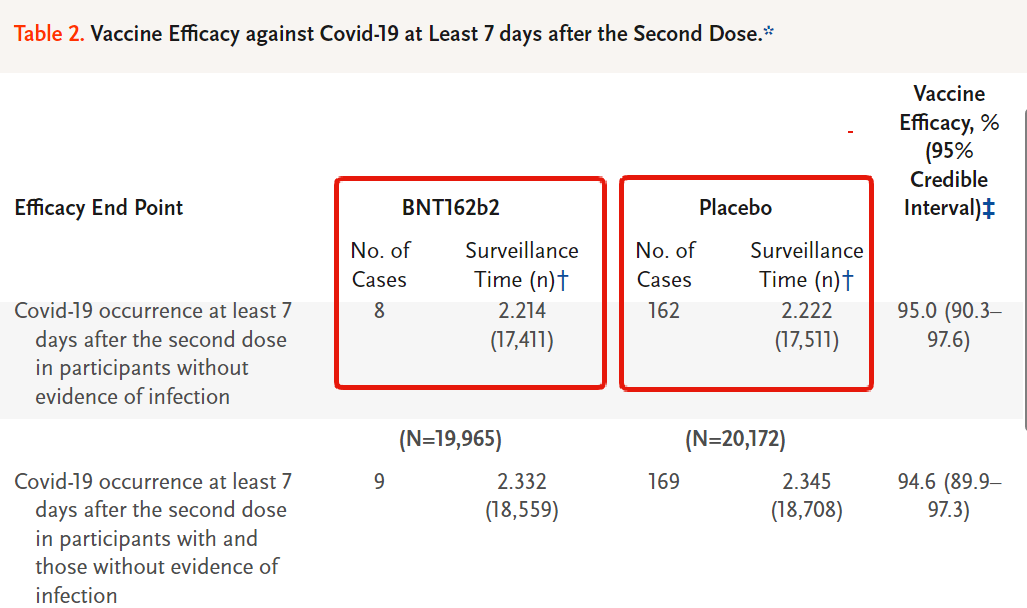
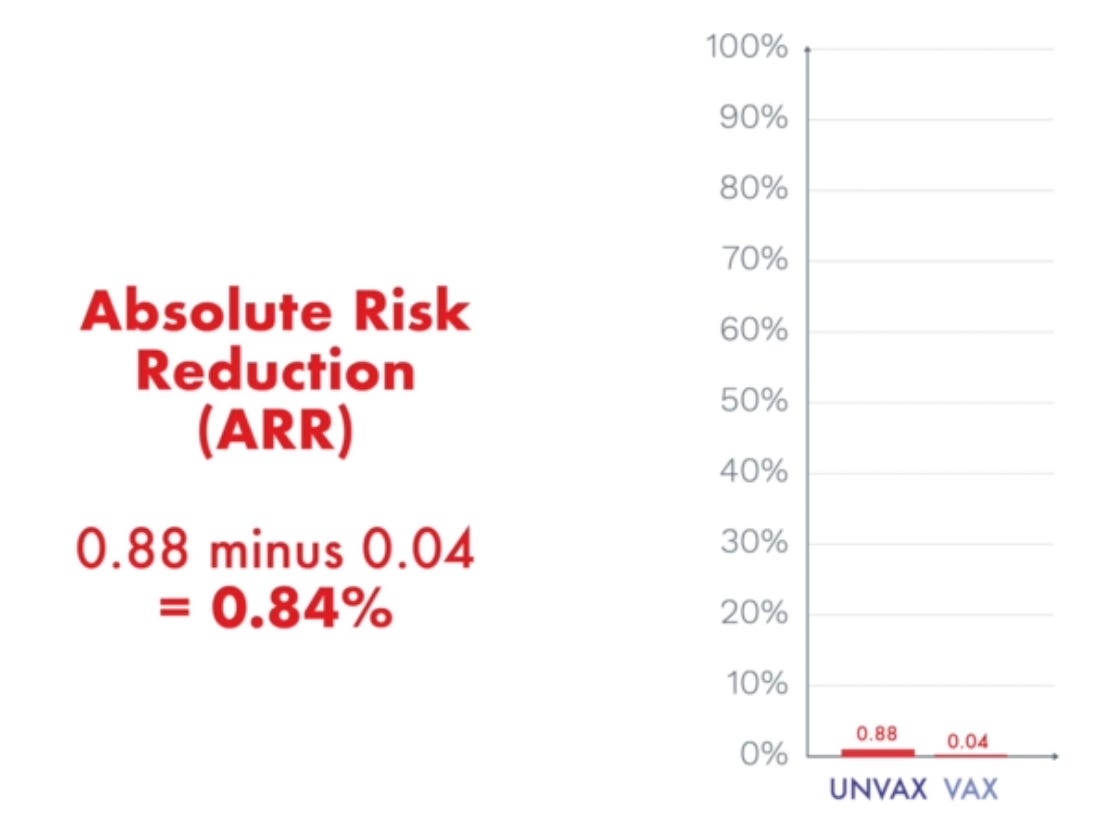
W wyniku badań stwierdzono, że szczepienia były bezpieczne i wykazywały 95% skuteczności 7 dni po podaniu drugiej dawki. Ale te 95% to tak naprawdę Względna Redukcja Ryzyka (RRR). Bezwzględna Redukcja Ryzyka (ARR) wynosiła tylko 0,84%.
Względna Redukcja Ryzyka (RRR) nie mówi o tym o ile zmniejszone jest całkowite ryzyko zachorowania przez fakt przyjęcia szczepionki – o tym mówi Bezwzględna Redukcja Ryzyka (ARR).
Podczas badań klinicznych jedynie 8 (osiem) osób spośród 18 198 badanych wśród grupy szczepionej zachorowało na Covid-19, w grupie placebo było to 162 spośród 18 325 badanych.
Czyli nawet bez szczepienia ryzyko zachorowania było niezwykle niskie i wyniosło 0,88% (162 z 18 325). Szczepionka zredukowała to ryzyko do 0,04% (8 z 18 198). Czyli zysk netto który oferuje nam szczepionka Pfizer wynosi 0,84%.
Czym więc jest liczba 95%? Odnosi się ona do względnej różnicy pomiędzy wartościami 0,88% a 0,04% która wynosi właśnie 95%
Względna Redukcja Ryzyka jest wartością niejednoznaczną i wprowadzającą w błąd – do tej pory FDA zalecało podawanie wartości z Absolutnej Redukcji Ryzyka. Ile osób skorzystałoby z możliwości szczepienia profilaktycznego wiedząc, że korzyści nie przekraczają 1%?
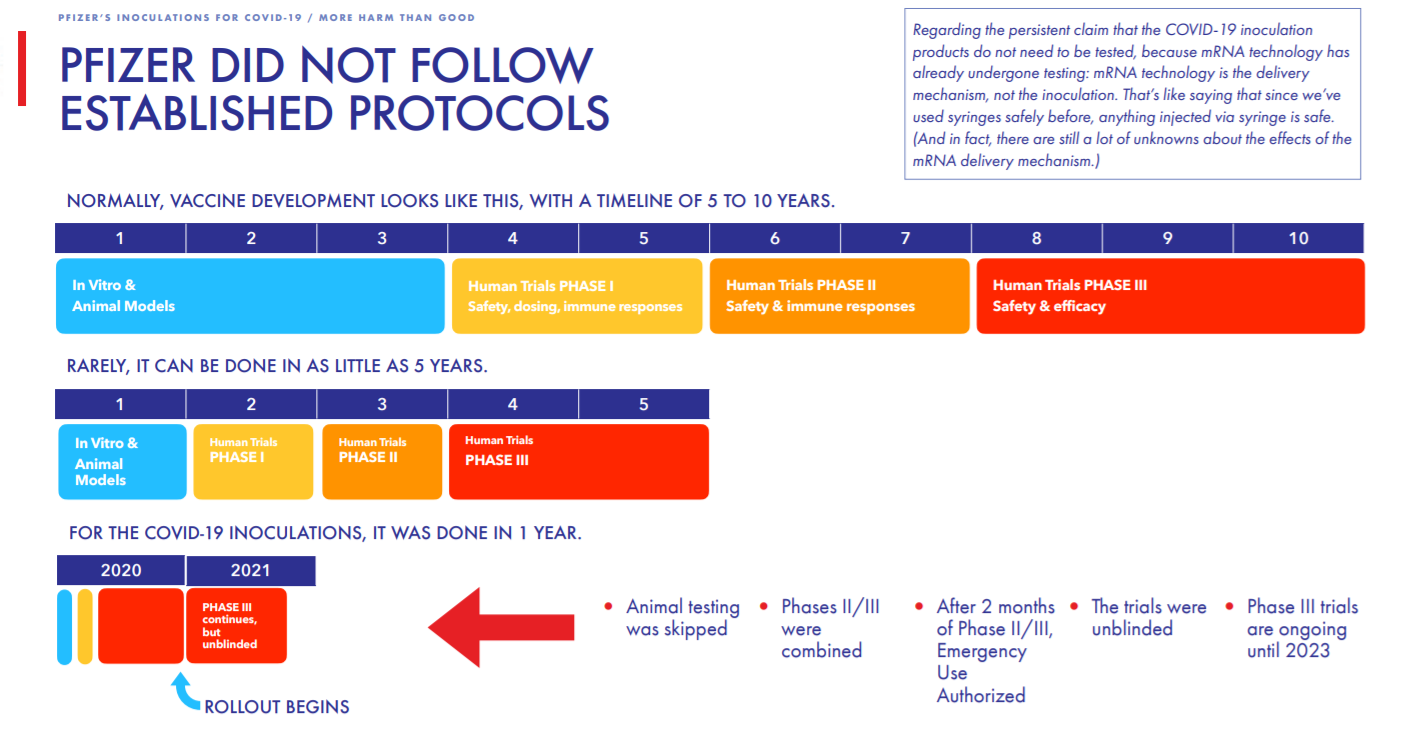
Badania Pfizera nie przebiegały zgodnie z zaplanowaną procedurą. Badanie randomizowane zostało zbyt wcześnie odślepione i nie gromadzono długoterminowych danych dotyczących bezpieczeństwa.
Plan był taki: były badane 2 grupy – szczepiona i placebo – obie po około 21 000 ochotników. 3 faza badań klinicznych rozpoczęła się 27 lipca 2020. Badanie było zaślepione – nikt z uczestników nie wiedział w której grupie się znajduje oraz miało trwać przez 3 lata i zakończyć się w maju 2023 – ta data miała kończyć 3 fazę badań klinicznych, i wtedy powinno nastąpić odślepienie badania i dopiero wtedy grupa placebo mogła zostać zaszczepiona jeśli tego by chciała bądź wymagała.
Realizacja wyglądała zupełnie inaczej. Po zgromadzeniu danych z 2 miesięcy badania, odślepiono je, informując uczestników do jakiej grupy byli przypisani, oferując grupie placebo przejście do grupy osób szczepionych. – z czego skorzystała olbrzymia większość uczestniczących w badaniu. Oznacza to, że pozbawiono się grupy kontrolnej już na początku 2021 i w trakcie 3 fazy badań klinicznych nie będzie można oszacować skuteczność długoterminowej szczepień oraz kwestii bezpieczeństwa.
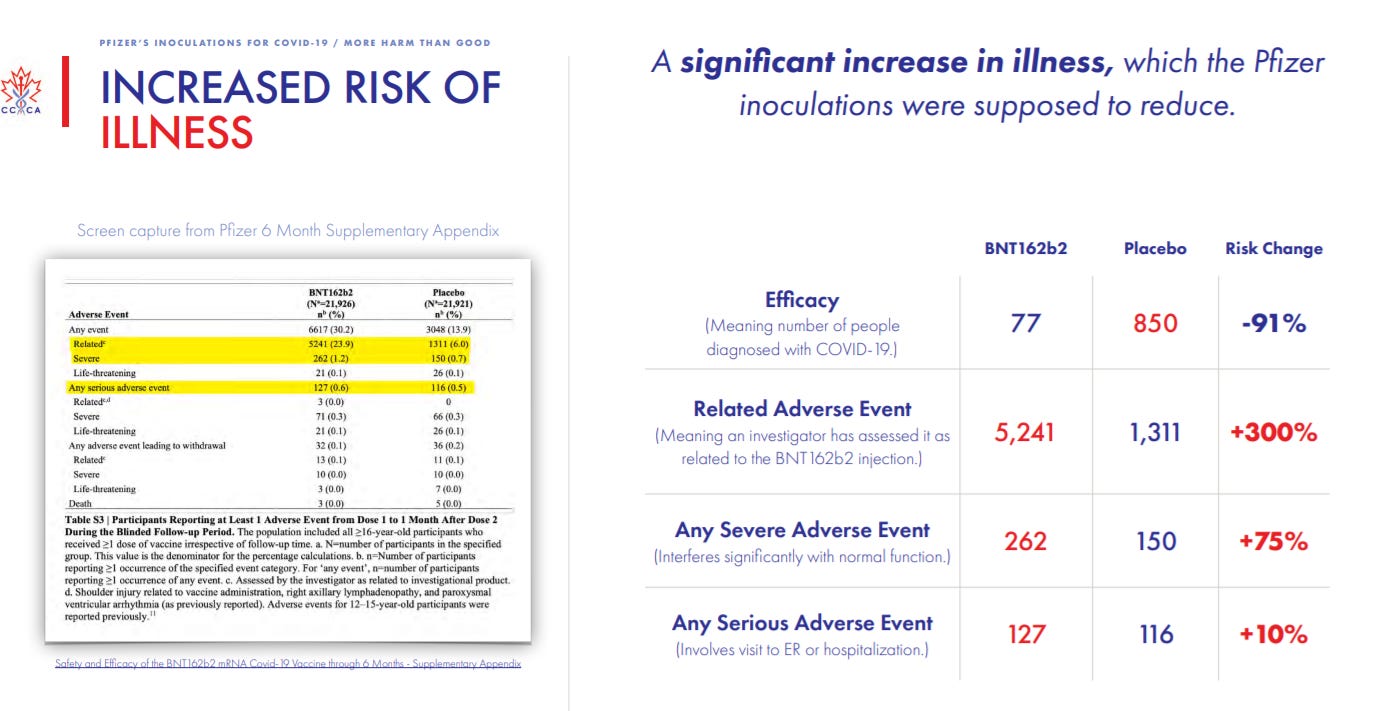
Po 6 miesiącach 15 września 2021 Pfizer opublikował pierwszy raport dotyczący bezpieczeństwa - https://pubmed.ncbi.nlm.nih.gov/34525277/ . Raport firmy Pfizer wskazuje na skuteczność na poziomie 91,3%, co oznacza zmniejszenie liczby pozytywnych przypadków w porównaniu z grupą grupy placebo. Ale wykazał również – co może szokować , na wzrost zachorowań i zgonów w porównaniu do grupy placebo. To spory problem bo trudno mówić o korzyściach wynikających ze zmniejszenia liczby przypadków jeśli odbywa się to kosztem wzrostu zachorowań i zgonów.
Zwiększone ryzyko zachorowania:
https://www.nejm.org/doi/suppl/10.1056/NEJMoa2110345/suppl_file/nejmoa2110345_appendix.pdf
Zwiększone ryzyko śmierci: z randomizowanego kontrolowanego badania wynika, że ryzyko zgonu było większe w grupie szczepionej (20 zgonów) w stosunku do grupy placebo (14 zgonów):
Powstaje pytanie – co poszło nie tak? Normalna droga do wprowadzenia szczepionki to od 5 do 10 lat, Pfizer skrócił ten czas do roku, pomijając testy na zwierzętach , łącząc II i III fazę badań klinicznych, uzyskując tymczasową autoryzację po 2 miesiącach trwania badań połączonej fazy II/III, odślepił badania i rozpoczął produkcję i dystrybucję szczepionki mimo trwającej do 2023 roku III fazy badań klinicznych. Są eksperci, którzy twierdzą, że szczepionki na COVID-19 nie muszą przechodzić całej drogi, ponieważ technologia mRNA została już poddana badaniom. Ale technologia mRNA jest mechanizmem dostarczania materiału, to że wcześniej bezpiecznie używaliśmy strzykawek do szczepień nie oznacza, że wszystko, co wstrzykuje się przez strzykawkę, jest bezpieczne.
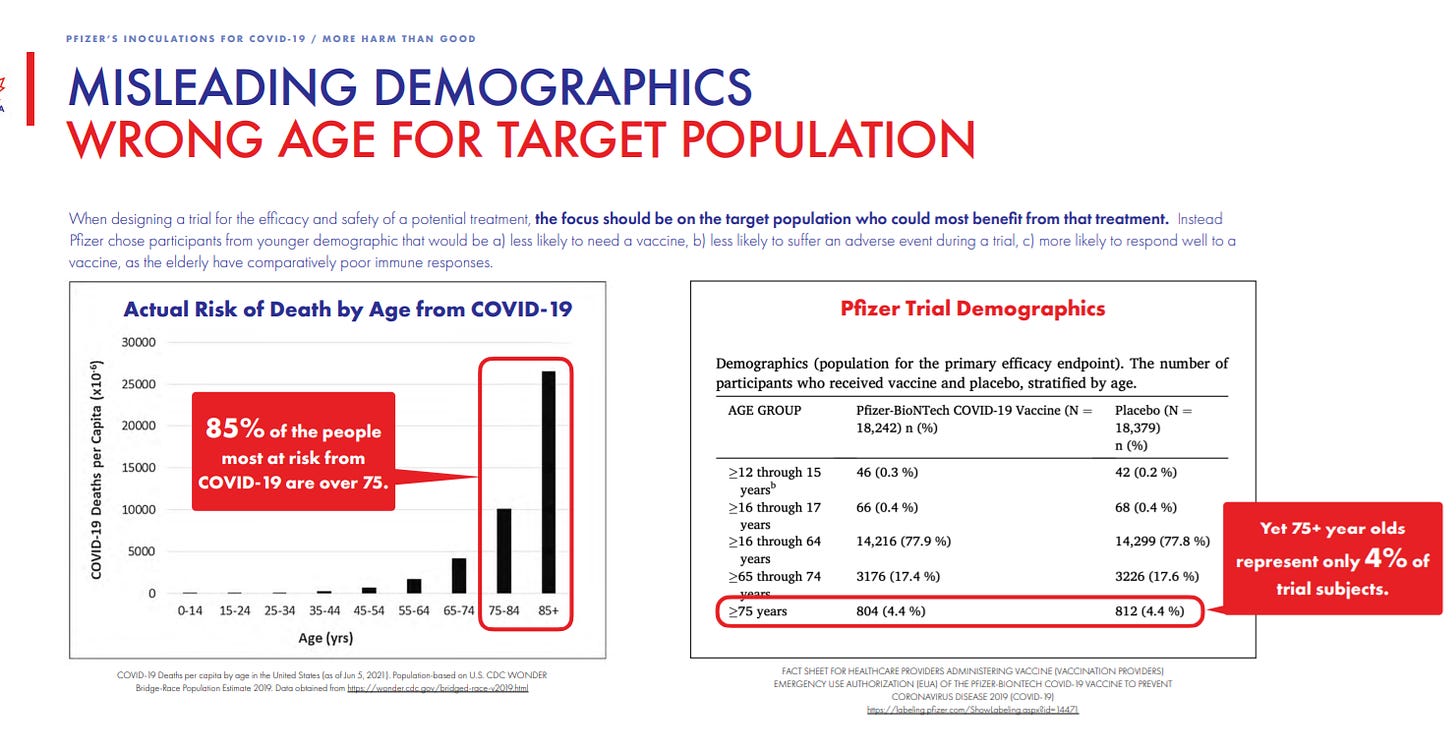
Przyjęte także błędne założenia przy wyborze uczestników badania. Podczas projektowania badania skuteczności i bezpieczeństwa potencjalnego leczenia należy skupić się na populacji docelowej, która może odnieść największe korzyści z tego leczenia. Zamiast tego, Pfizer wybrał uczestników z młodszych grup demograficznych, w przypadku których: a) istnieje mniejsze prawdopodobieństwo, że będą potrzebowali szczepionki, b) istnieje mniejsze prawdopodobieństwo, że wystąpią u nich zdarzenia niepożądane podczas badania, c) istnieje większe prawdopodobieństwo, że dobrze zareagują na szczepionkę, ponieważ osoby starsze mają stosunkowo słabą reakcję immunologiczną. Dodatkowo, 95% osób którzy zmarli z powodu COVID-19 miało co najmniej co najmniej 1 chorobę współistniejącą wymienione jako przyczyna śmierci (średnia to 4 choroby współistniejące). W badaniu Pfizer jedynie 21% osób miało choroby współistniejące.
Lista osób wykluczonych z badania jest długa - z badań wykluczono tym kobiety w ciąży lub karmiące piersią, osoby z alergiami, z psychiatryczne, osoby z obniżoną odpornością, osoby z zaburzeniami krwawienia, osoby, u których wcześniej stwierdzono dodatni wynik testu na obecność COVID-19, osoby, którym przepisano sterydy, itd. Nigdy więc nie było żadnych danych, które pozwoliłyby na wysunięcie roszczeń dotyczących bezpieczeństwa tych osób. Czemu więc nie są oni również wykluczeni z obowiązku szczepień i paszportów szczepionkowych. Szczepionki testowano na osobach zdrowych, a następnie natychmiast podawano najsłabszym członkom społeczeństwa - osobom starszym z wieloma schorzeniami. Jest to nienaukowe i nieetyczne. Problemów z wiarygodnością badań jest więcej – niewystarczające grupy kontrolne, brak śledzenia biomarkerów, które byłyby wskaźnikami wczesnego ostrzegania o chorobach wywołanych szczepieniami.
Źle ustawiono punkty końcowe dla badań Pfizera. Choroba + śmierć powinny być KLINICZNYMI punktami końcowymi dla badania. I nie tylko z powodu COVID-19, ale każda choroba i śmierć, aby upewnić się, że szczepionki nie powodują szkody. Jest to wiadome od lat – tak jak przy próbach leków na raka. Na początku używano klinicznego punktu końcowego "Czy lek zlikwidował raka?". Jeśli tak, nazywano go skutecznym. Ale okazało się, że leki te nie tylko zabijały raka, ale także pacjentów. Zmuszono więc producentów leków do zmiany projektu badań i przejścia na "śmiertelność z wszystkich przyczyn" jako główny punkt końcowy i wykazania, że ludzie otrzymujący lek faktycznie żyją dłużej niż ci, którzy go nie otrzymują.
Źródła: